Nu există o astfel de persoană care să nu fi auzit niciodată cuvântul „hemoroizi”. Este folosit de toți, chiar și de cei care nu au nicio legătură cu medicina.
Termenul hemoroizi în sine provine din două cuvinte grecești - "haem" („sânge”) și "rhoos" („sângerare”)
Conceptul este ambiguu, deoarece nu orice sângerare este o consecință a hemoroizilor, iar hemoroizii nu produc întotdeauna sânge. În acest caz, conceptul mai larg de „hemoroizi” va include conceptul de „hemoroizi” - umflare, umflare care apare cu tulpina.
Descrierea problemei
Hemoroizii sunt formațiuni anale speciale situate sub rect. Structura lor este un plex de vase venoase. Ele sunt situate în interiorul și în exteriorul membranei mucoase. Locația acestor formațiuni separă hemoroizii interni și externi.
Aceste plexuri în sine îndeplinesc o funcție de protecție: protejează rectul de incontinența fecalelor lichide și a gazelor și, de asemenea, închid complet canalul anal. Potrivit statisticilor, 20% dintre adulți suferă de această boală. Și această boală este motivul pentru a merge la un medic specialist.

Ce contribuie la apariția și dezvoltarea bolii
Hemoroizii funcționează în mod normal doar cu ligamentul Parkes. În cazul unei activități fizice grele sau prelungite, aceste ligamente se pot rupe. Când integritatea ligamentelor este deteriorată, hemoroizii devin supraumpluți cu sânge. Consecința acestui lucru este pierderea și sângerarea lor.
Venele care asigură fluxul sanguin normal din membrana mucoasă devin comprimate. Sângele începe să stagneze.
Factorii care provoacă dezvoltarea hemoroizilor
Patologia în sine nu apare chiar așa, de la sine. Apariția și dezvoltarea sa sunt influențate de mai mulți factori:
- Factorul ereditar (în nodul hemoroidal și în vene nu există valve care să asigure scurgerea sângelui).
- Creșterea presiunii în sistemul venos.
- Probleme cu intestinele (constipație, diaree), vizite frecvente la toaletă.
- Sarcina, nașterea, intensificarea tabloului clinic al bolii.
- Stilul de viață sedentar, în picioare pentru perioade lungi.
- Câteva sporturi și profesii.
- Caracteristici dietetice (alcool, alimente picante). Dar acest lucru contribuie mai mult la exacerbare decât la dezvoltare.
Fiţi atenți! Chiar dacă există sângerare din canalul anal, nu se poate vorbi de hemoroizi. Pentru a confirma diagnosticul, sunt necesare teste și examinare a rectului:
- Colonoscopia.
- Anoscopia.
- Sigmoidoscopie.
Sângerarea și nodulii pot apărea atât cu inflamația intestinală, cât și cu tumorile maligne.
Hemoroizi: simptome și clasificare
Locația nodurilor:
- În aer liber.
- Interior.
- Amestecat.
Prima vedere - dilatarea vaselor venoase situate sub linia dentată a rectului. Acest tip se caracterizează prin manifestări edematoase și disconfort la nivelul rectului. Acest tip de patologie se caracterizează prin durere severă.
Al doilea tip - expansiunea hemoroizilor înșiși, localizați sub linie. Hemoroizii sunt împărțiți în clasele 1, 2, 3 și 4 (gravitatea bolii depinde de severitatea nodurilor). Există și hemoroizi acute și cronici, care rezultă din aceeași boală.
Hemoroizi cronici
Tabloul clinic:
- Sângele este eliberat periodic din anus.
- Pierderea plexurilor situate în interiorul mucoasei.
- Mâncărime și arsură în anus.
- Secreție din rect.
Simptomele hemoroizilor cronici
Sângerări intestinale
Acesta este cel mai frecvent simptom al acestei boli, care apare la 10% dintre pacienți. Conform statisticilor, cea mai frecventă apariție este în timpul mișcărilor intestinale. Manifestările pot fi intense sau nu foarte intense și sunt de natură episodică. Culoarea scurgerii este stacojiu, sub formă de „stropi” (apare la strecurare), sau la sfârșitul golirii (sub formă de picături). Dacă a rămas sânge în anus după mișcarea intestinală anterioară, data viitoare va ieși întunecat sau va fi coagulat.
70-80% din cazuri sunt manifestări clinice ale hemoroizilor. Constipația și diareea, consumul de alcool, alimentele picante și activitatea fizică grea provoacă, de asemenea, sângerare. Consecința acestui lucru este apariția anemiei.
Sângerarea anală nu este întotdeauna un semn al acestei boli. Poate apărea și cu alte boli intestinale. Dacă apare la persoane peste 40-45 de ani, atunci cu siguranță ar trebui să consultați un medic. De asemenea, dacă apare la persoanele cu predispoziție la cancer, este necesară o vizită la medic.
Ce boli pot provoca sângerare:
- Diverticuloza colonului.
- boala Crohn.
- Neoplasm malign al rectului.
- Polipi intestinali.
Dacă observați scurgeri din anus, consultați un proctolog și efectuați examinările necesare ale rectului și intestinului gros.
Proeminența plexurilor venoase
Acest simptom apare deja în faza pe termen lung a bolii. Mai întâi apare atunci când intestinele sunt goale. În plus, simptomul apare cu încordare. Dacă patologia este acută, atunci prolapsul are loc fără efort. Plexurile sunt reglate independent în 2 etape. În stadiul 3, acestea sunt reduse manual, datorită scăderii tonusului mușchilor anali. Ele cad complet la etapa 4.
Durere anală
Sângerarea nu este singurul motiv pentru care oamenii vin la un specialist. Și acest lucru nu este neapărat hemoroizi. Durerea în anus poate apărea în stadiul acut al bolii. Motive:
- Constipatie.
- Vizite frecvente la toaletă.
- Fisura anale.
- Tromboza ganglionilor.
Dacă tratamentul este efectuat incorect, fisura anală va deveni cronică.
Secreții intestinale
Natura secreției în această boală este apoasă sau mucoasă. Ele apar ca o consecință a pierderii episodice a nodurilor. Când sângerați, acordați atenție scurgerii mucoase. Cel mai adesea ele apar atunci când nodulii sau mucoasele prolapsează. Alte cauze sunt neoplasmele (polipi viloși, tumori).
Mâncărime în anus
Aceste simptome, cum ar fi mâncărimea în anus, precum și disconfortul anal, apar cu disfuncția colonului. Ele apar, de obicei, într-un stadiu avansat al bolii.
Clasificare
1 faza - plexurile venoase nu cad. Culoarea stacojie a sângelui secretat.
2 faza - ganglionii prolapsați sunt stabiliți singuri (cu sau fără sângerare).
3 faze - nodurile cad sporadic și sunt setate manual.
4 faza - neoplexele si mucoasa rectala incep sa cada in mod constant. Reducerea manuală devine imposibilă.
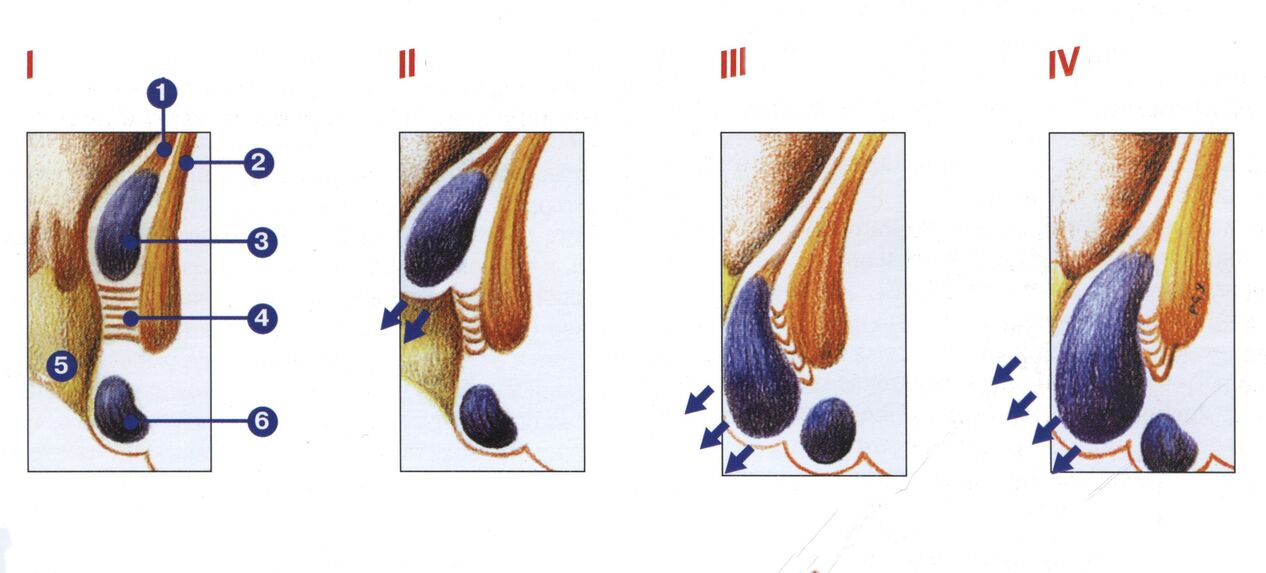
Hemoroizi acute
De regulă, apare în timpul exacerbării în faza cronică. Cele mai frecvente manifestari:
- Ganglioni externi cu apariția trombozei.
- Proeminența plexurilor interne trombozate.
Când apare tromboza, nodulii devin mai densi și cresc în dimensiune. Durerea severă apare în zona anală.
Tratamentul hemoroizilor acute
În stadiul de tromboză, este posibilă trombectomia (excizia nodului trombozat și îndepărtarea cheagului). Operația se efectuează sub anestezie locală. Durata - câteva minute. După operație, durerea începe imediat să scadă.
Când hemoroizii interni prolapsează, apar umflături și inflamații. Intervenția chirurgicală este contraindicată din cauza posibilelor complicații. Terapie:
- Utilizarea unguentelor și supozitoarelor.
- Pastile.
Dacă simptomele sunt observate la timp, durata etapei acute se reduce la o săptămână. Dacă patologia nu este tratată o perioadă lungă de timp, poate apărea o inflamație purulentă.
3 faze ale bolii în curs acut
- Apariția cheagurilor de sânge în plexurile venoase interne și externe. Nu există inflamație.
- Prezența cheagurilor de sânge în noduri, cu inflamație.
- Pe fondul simptomelor de mai sus, se dezvoltă inflamația țesutului subcutanat. Apar complicații - sângerare, inflamație purulentă.
Cum să tratați hemoroizii în stadiul cronic
Hemoroizii sunt o boală gravă, neplăcută, dar tratabilă. Există suficiente metode de tratament pentru a o elimina. Sistemul de tratament este în continuă îmbunătățire. Fiecare metodă are, fără îndoială, argumente pro și contra. Și se aplică în funcție de fază. Următorii factori influențează utilizarea unei anumite tehnici:
- Cursul bolii.
- Natura scurgerii.
- Varsta pacientului.
- Frecvența sângerării.
Dificultatea constă în faptul că multe metode se bazează pe aceleași indicații de tratament, iar alegerea celei optime devine dificilă. În acest caz, trebuie să combinați metodele necesare. Conform clasificării, există 3 tipuri de tratament:
- conservator.
- Minim invaziv.
- Operațional.
Hemoroizi gradul I
Prolaps de ganglioni cu sau fără sângerare:
- Normalizarea obligatorie a nutriției (cu un procent mare de fibre).
- Luarea de medicamente care reduc inflamația și dilatarea vaselor venoase.
- Supozitoare rectale, unguente pentru uz extern în timpul exacerbării.
Hemoroizi grad II
Auto-reducerea nodurilor abandonate:
- Fixarea hemoroizului cu un inel de latex.
- Introducerea sclerozantului.
- Ligarea arterelor care aduc sânge la nodurile inflamate.
- Electrocoagularea.
- Excizia nodurilor externe și interne.
Hemoroizii de gradul III
Reducere manuală:
- Aplicarea inelelor din latex.
- Scleroterapia.
- Ligarea arterelor.
- Electrocoagularea.
- Excizie.
Hemoroizii de gradul IV
Aliniere imposibilă a nodurilor: îndepărtarea nodurilor inflamate cu un dispozitiv special.
Etapele dezvoltării hemoroizilor
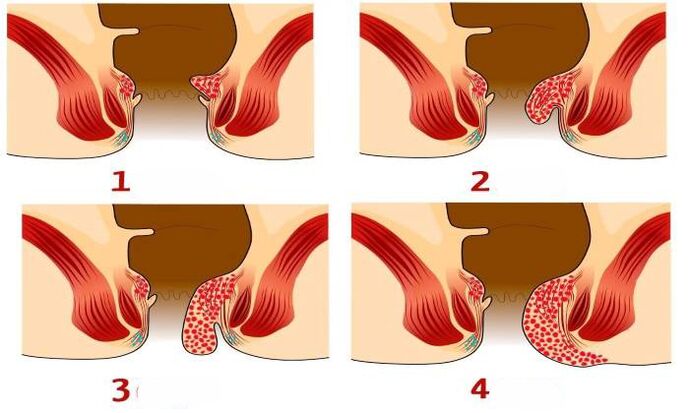
Nu orice metodă este potrivită pentru tratarea hemoroizilor într-un caz sau altul. Decizia finală este influențată de modul exact în care plexurile externe și interne sunt legate. Dacă în patologie nodurile predominante sunt interne, atunci puteți face fără intervenție chirurgicală. Metodele sunt descrise mai sus.
Înainte de a pune un diagnostic final, pacientul are nevoie de o examinare completă. Primul lucru de făcut este să examinați rectul și intestinul gros. În primul rând, acest lucru se aplică pacienților peste 45 de ani, cu o predispoziție ereditară la oncologie, deoarece hemoroizii pot avea boli concomitente:
- Tumora maligna a rectului.
- Polipi.
De asemenea, alegerea uneia sau a alteia metode de tratament este influențată de simptome (sau mai degrabă, de gradul de severitate a acesteia), de dimensiunea nodurilor și de natura episodică.
Dacă simptomele sunt ușoare și prolapsul este rar, este mai bine să alegeți o terapie conservatoare. Primul și cel mai important lucru pe care îl urmărește este corectarea alimentației, eliminarea constipației și a presiunii în timpul mișcărilor intestinale. Dieta ar trebui să conțină o cantitate suficientă de apă, deoarece constipația apare adesea atunci când există o lipsă de lichid, motiv pentru care intestinele sunt forțate să o sugă din scaun.
Pentru a atenua această condiție, este important următoarele:
- Componenta predominantă în dietă este fibrele.
- Utilizarea periodică a laxativelor.
- Prescrierea de flebotrope la pacient.
Terapia conservatoare este utilizată în principal în timpul exacerbărilor acute ale bolii. Alt tratament este contraindicat. Dacă boala este în fazele 1 și 2, sunt contraindicate și alte metode. Ce este inclus în tratamentul conservator:
- Dieta speciala.
- Medicamente laxative.
- Supozitoare rectale, unguente.
- Preparate cu acțiune flebotropă.
Dieta fiecărui pacient este prescrisă individual. Scopul principal este normalizarea scaunului. Adesea, unul dintre principalii factori provocatori este constipația sau diareea. Dieta pentru această boală interzice strict:
- Picant.
- Sărat.
- Friptură.
- Alcool.
Diareea necesită examinări suplimentare. Rezultatele examinărilor sunt cele care influențează corectarea dietei și a tratamentului. Dacă pacientul este predispus la constipație, atunci se recomandă o dietă specială. Lista produselor și alte detalii pot fi găsite într-o secțiune specială. Pentru un efect laxativ recomandam:
- Caise uscate.
- Prune uscate.
- Caise uscate.
- Figurile
Dacă dieta nu elimină efectul de stagnare în intestine, începe utilizarea laxativelor. Acum nu va fi greu să le găsiți: mergeți la orice farmacie și întrebați. Nu ar trebui să le iei pe cont propriu. Doza și marca medicamentului depind de următorii factori:
- Caracteristicile individuale ale corpului.
- Boli concomitente.
- Vârstă.
- Deciziile medicului.
Până la prescrierea tratamentului definitiv, medicul prescrie pacientului 1 lingură. l. Ulei de vaselină (de 2-3 ori pe zi).
Principalul lucru în tratamentul patologiei
Dar merită să ne amintim că niciun unguent sau alte medicamente nu vă vor scăpa complet de problemă. Ele vor elimina doar temporar simptomele și nu mai mult. Terapia conservatoare va fi ineficientă dacă plexul venos prolapsează în mod regulat: doar metodele de tratament radical vor ajuta aici.
De asemenea, la prescrierea formelor de dozare ale medicamentului, sunt luați în considerare anumiți factori. De exemplu, supozitoarele rectale nu sunt potrivite pentru pacienții cu sindrom de durere severă. În acest caz, unguentul este de preferat. În unele cazuri, combinațiile sunt acceptabile.
Nu este nevoie să enumerați întreaga listă de medicamente pentru această patologie, deoarece este foarte mare. Factorul determinant îl reprezintă caracteristicile individuale ale corpului și plângerile personale ale pacientului.
Ce influențează alegerea unguentului sau supozitoarelor:
- Hemoroizi acut cu tromboză.
- Inflamaţie.
În această situație, se prescriu anestezice și medicamente antiinflamatoare care ameliorează umflarea. Este necesar să utilizați astfel de medicamente pentru un anumit timp, deoarece conțin hormoni și antiinflamatorii nesteroizi.
Utilizarea agenților flebotropi este o condiție prealabilă pentru terapia medicamentoasă.
Tratament minim invaziv
Scleroterapia
Aceasta este o metodă prin care o soluție specială, un sclerozant, este injectată în zona hemoroizilor. Când este administrată corect, manipularea nu provoacă durere. Nu se utilizează anestezie locală. Durata nu este mai mare de 10 minute. Spitalizarea nu este necesară. După procedură, puteți continua să duceți același stil de viață. Timp de două zile, poate apărea disconfort în anus. Această metodă este utilizată pentru patologia în faza cronică (sângele este eliberat, plexurile nu ies în afară). Această metodă este rar utilizată, deoarece manipularea este destul de complexă, iar dacă medicamentul este administrat corect, este posibilă necroza membranei mucoase. De regulă, perioada de calm după manipulare este de aproximativ 3-7 ani.
Coagularea în infraroșu
O metodă prin care zonele inflamate sunt expuse la radiații infraroșii. Cu ajutorul lui, țesutul hemoroidal începe să moară treptat. După manipulări, vă puteți conduce stilul de viață anterior. Durerea poate apărea timp de două zile. Metoda AI este utilizată în etapele 1 și 2 ale patologiei, unde dimensiunea zonelor este mică. Perioada de calm este de 3-7 ani, fara complicatii grave.
Fixare cu inele de latex
Această procedură este cea mai comună dintre toate celelalte metode. Avantajele sale:
- Cost redus.
- Gamă largă de indicații.
- Fără risc de complicații.
Ideea este că pe zonă se aplică un inel de latex. Acest lucru se face folosind un ligator. Datorită presiunii din inel, începe să moară și să fie respins. Manipularea se realizează rapid (3-5 minute), necomplicată și practic nedureroasă. După ligatură, vă puteți duce stilul de viață anterior. Durerea poate apărea timp de două zile. Metoda de ligatură este indicată în fazele 1-3 de patologie. Aproape că nu există complicații. Uneori există sângerare când inelul se desprinde. Dezavantajul procedurii este că numai 1 zonă este îndepărtată într-o ședință; următoarea manipulare este posibilă numai după câteva săptămâni.
Ligarea arterelor
Metoda de ligatură proximală vă permite să localizați toate arterele care alimentează zonele inflamate și să le legați. Cu această metodă, se utilizează anestezie locală. Procedura se efectuează folosind un anoscop cu un senzor cu ultrasunete. Ca urmare a ligaturii arterelor, zonele inflamate dispar. Durata procedurii este de aproximativ o jumătate de oră. Aproape că nu există senzații dureroase. Posibilă durere timp de două zile și creșterea temperaturii. Puteți duce același stil de viață. Această metodă este utilizată în toate fazele patologiei.
Pro:
- Fără moarte de țesut.
- Perioada de reabilitare redusă.
- Procesare la un moment dat.
- Perioada mai lungă de pace (5-10 ani).
Contra:
- Procedura este mai lungă în comparație cu altele.
- Senzații dureroase.
- Cost ridicat.
Intervenție chirurgicală
Operațiunea Milligan-Morgan
Această metodă de intervenție chirurgicală presupune excizia umflăturilor externe și interne, urmată de pansamentul acestora. Folosit în toate fazele bolii.Nuanțe:
- Anestezie generală.
- Necesitatea de 3-5 zile de spitalizare.
- Performanță scăzută timp de 10-15 zile.
- Perioada lungă de recuperare - aproximativ 1 lună.
- Durata manipulării este de aproximativ o jumătate de oră.
Avantajele sunt că aceasta este singura și radicală metodă de terapie. Perioada de calm este de până la 12 ani, recăderile repetate sunt posibile doar în 15-30% din cazuri. Contra: senzații dureroase timp de 2-4 zile. Trebuie să luați analgezice. Perioada de recuperare este lungă, precum și cicatrizarea și scăderea tonusului sfincterului anal.
metoda profesorului Longo
Această metodă implică trunchierea mucoasei rectale. Acest lucru se face folosind un capsator special. Zonele își pierd capacitatea de a se bomba, iar fluxul sanguin scade. Indicat pentru patologie în toate fazele. Nuanțe:
- Anestezie generală.
- Spitalizarea într-un spital timp de 2-4 zile.
- Perioada de recuperare este de 3-5 zile.
Avantajele procedurii sunt similare cu hemoroidectomia, severitatea scăzută a durerii; recuperarea este rapidă, nu există complicații. Dezavantajul este că este scump (datorită utilizării unui capsator).
Concluzie
Metodele descrise mai sus în articol nu sunt singurele folosite pentru tratarea hemoroizilor. Se folosește și crioterapia. Dar această metodă nu este încă atât de răspândită, deoarece are loc incontinența scurgerii din anus, adâncimea impactului nu este controlată.
Pacientul are dreptul de a decide dacă va consulta sau nu un medic. Desigur, merită să acordați atenție frecvenței sângerării și durerii, deoarece sângerarea frecventă provoacă anemie. În caz contrar, hemoroizii nu pun viața în pericol. Dar merită avertizat că, cu cât mergi mai repede la medic, cu atât mai bine. Procedând astfel, veți evita un tratament mai radical și vă veți îmbunătăți viața.
Amintiți-vă că numai un proctolog poate ajuta la rezolvarea acestei probleme. Dacă observați următoarele semne:
- Sângerări anale periodice.
- Mâncărime și arsură în anus.
- Senzație de disconfort și durere - contactați imediat un proctolog! Nu vă automedicați sub nicio circumstanță!























